Nghiên cứu được thực hiện bởi:
Brauner Edoardo, Jamshir Sara, Di Carlo Stefano, Pagnoni Mario, Guarino Giorgio, Pompa Giorgio.
Khoa Khoa học Miệng và Hàm Mặt, Đại học “Sapienza” Rome, Rome, Ý
Mục tiêu:
Mục đích của nghiên cứu: So sánh sự tích hợp xương và sự tiêu xương viền khi đặt implant chịu lực tức thì của Trabecular Metal và Tapered Screw-Vent Dental Implants (Zimmer Dental Inc., Carlsbad, CA, Hoa Kỳ).
TÓM TẮT
Phương pháp:
87 bệnh nhân được chọn và chia ngẫu nhiên thành nhóm A và nhóm B. 26 bệnh nhân được chia vào nhóm A và được phục hồi răng bằng cách sử dụng Zimmer Trabecular Metal Dental Implants. 61 bệnh nhân được ghi danh vào nhóm B và được phục hồi chức năng răng bằng cách sử dụng Zimmer Tapered Screw-Vent Dental Implants.
Kết quả:
- Giá trị trung bình của tình trạng tiêu xương viền sau một năm là 0,44 ± 0,40 mm đối với nhóm A và 0,95 ± 0,62 mm đối với nhóm B (p <0,003).
- Tỷ lệ tiêu xương viền trung bình sau 18 tháng là 0,46 ± 0,42 mm đối với nhóm A và 0,97 ± 0,65 mm đối với nhóm B (p <0,003).
- Không có trường hợp nào bị tiêu xương viền ở nhóm A, trái lại ở nhóm B đã bị tiêu xương viền trước khi tích hợp xương và không được đưa vào phân tích thống kê.
Kết luận: Cả Trabecular Metal Implant và Tapered Screw-Vent Implant đều cho thấy mức độ tích hợp xương và tiêu xương viền đều đạt yêu cầu; tuy nhiên, phân tích thống kê cho thấy giá trị tiêu xương viền của Zimmer Trabecular Metal Dental Implants (TM impplant) thấp hơn đáng kể. Do đó, có thể kết luận rằng khi chịu tải lực tức thì, sự tiêu xương viền trung bình xung quanh Zimmer Trabecular Metal Dental Implants thấp hơn so với Tapered Screw-Vent Dental Implants.
Từ khóa: Trabecular metal, Cấy ghép chịu tải lực tức thì, Tiêu xương, Cấy ghép nha khoa
GIỚI THIỆU
So với tất cả các ngành nha khoa khác, cấy ghép implant đã phát triển nhanh chóng, với những đổi mới tiến bộ, chủ yếu là sự phát triển của các hệ thống implant mới và sự ra đời của các kỹ thuật phẫu thuật mới . Hình thành xương quanh implant là tiêu chí thành công chính trong cấy ghép implant.
Lớp phủ bề mặt xốp tăng cường sự tích hợp, bằng cách cho phép xương phát triển bên trong các lỗ li ti; tuy nhiên, số lượng và kích thước của các lỗ li ti trên bề mặt của Implant sẽ quyết định chất lượng và số lượng của xương phát triển. Các nghiên cứu mô học cho thấy rằng, trong khi kích thước lỗ ̴100μm là đủ cho sự phát triển của xương, thì quá trình hình thành xương bên trong vật liệu xốp cần lỗ rỗng ̴150μm, trong khi các lỗ lớn hơn ̴300μm là cần thiết để cho quá trình cấp máu hình thành xương .
Tuy nhiên, những khó khăn đã gặp phải khi cố gắng tạo ra các lỗ rỗng đều đặn với kích thước xác định trước. Để vượt qua trở ngại này, các nhà nghiên cứu chỉnh hình đã phát triển một vật liệu trabecular tantalum có độ xốp cao (porous tantalum trabecular material – PTTM) (Trabecular Metal Material, Zimmer TMT, Parsippany, NJ, USA) mô phỏng cấu trúc trabecular và gần giống với mô đun đàn hồi (2,5 –3,9 GPa) của cả xương tủy (6,8 GPa) và xương vỏ (13–17 GPa) hơn so với titanium (106– 115 GPa), coban crom (210 GPa), hoặc các kim loại bằng thép không gỉ khác (230 GPa) được sử dụng cho cấy ghép chỉnh hình. PTTM cho thấy một cấu trúc ba chiều giống như xương, độ xốp liên kết lên đến 80%và các đặc tính tạo xương.
Từ năm 1997, PTTM đã được sử dụng để tái tạo xương hông, đầu gối và cột sống. Trong những năm gần đây, PTTM đã được ứng dụng vào cấy ghép răng bằng hợp kim titanium dạng chân răng để tạo ra một khung ba chiều phát triển xương quanh implant. Độ xốp của Trabecular Metal Material không chỉ làm tăng đáng kể bề mặt sẵn có để hình thành xương mà còn cho phép hình thành mạch và hình thành xương bên trong các lỗ li ti, kích thước lỗ trung bình của Vật liệu kim loại Trabecular là ̴550 µm, vừa đủ để hình thành mạch máu và hình thành tích hợp xương. Thuật ngữ hình thành tích hợp xương chỉ sự kết hợp của sự tích hợp xương/sự phát triển của xương (xương tiếp xúc với implant, BIC) và sự phát triển của xương trong vật liệu xốp.
"Kích thước lỗ trung bình của Vật liệu kim loại Trabecular là ̴550 µm, vừa đủ để hình thành mạch máu và hình thành tích hợp xương."
Từ năm 1997, PTTM đã được sử dụng để tái tạo xương hông, đầu gối và cột sống. Trong những năm gần đây, PTTM đã được ứng dụng vào cấy ghép răng bằng hợp kim titanium dạng chân răng để tạo ra một khung ba chiều phát triển xương quanh implant. Độ xốp của Trabecular Metal Material không chỉ làm tăng đáng kể bề mặt sẵn có để hình thành xương mà còn cho phép hình thành mạch và hình thành xương bên trong các lỗ li ti, kích thước lỗ trung bình của Vật liệu kim loại Trabecular là ̴550 µm, vừa đủ để hình thành mạch máu và hình thành tích hợp xương. Thuật ngữ hình thành tích hợp xương chỉ sự kết hợp của sự tích hợp xương/sự phát triển của xương (xương tiếp xúc với implant, BIC) và sự phát triển của xương trong vật liệu xốp.
Trong những nghiên cứu ban đầu của mình về sự tích hợp xương, Branemark đã xác định được trong titanium và tantalum những vật liệu thích hợp nhất để sản xuất trụ implant. Tantalum có tính tương hợp sinh học cao và khả năng chống ăn mòn tốt; tuy nhiên, khó khăn trong quá trình tạo ra vật liệu này đã hạn chế việc sử dụng nó và titanium được ưu tiên hơn.
Vào những năm 90, quá trình lắng đọng hơi bằng tantalum đã vượt qua giới hạn sản xuất. Vật liệu kim loại Trabecular ngày nay được sản xuất bằng cách phủ một khung xương carbon thủy tinh (2% TM) với tantalum (98% TM) thông qua quá trình lắng đọng hơi hóa học, kết quả là tạo ra một khung dẫn tạo xương có cấu trúc nano của các lỗ rỗng liên kết với nhau hình khối đa diện ba chiều. Các lỗ này đủ lớn để tạo điều kiện cho hình thành xương và hình thành mạch máu.
Hai nghiên cứu tiền lâm sàng về PTTM đã ghi nhận sự phát triển của xương bên trong cấu trúc tantalum xốp:
- Trong nghiên cứu đầu tiên, phân tích mô học đã phát hiện các vùng tiếp xúc giữa xương và trụ cấy ghép tăng dần theo thời gian và bằng chứng về sự tái tạo của hệ thống xương trong các lỗ li ti ở giai đoạn sau. Các thử nghiệm cơ học ở bốn tuần chỉ ra lực xé cố định tối thiểu là 18,5MPa, cao hơn đáng kể so với cường độ đạt được với các vật liệu xốp khác có độ xốp thể tích thấp hơn.
- Trong nghiên cứu thứ hai, 22 trụ cấy ghép bằng phương pháp PTTM được nghiên cứu trên mẫu răng nanh trong thời gian 6 tháng. Mô học, chụp X quang và kính hiển vi điện tử cho thấy các giao diện cấy ghép xương ổn định trong tất cả 22 trụ cấy ghép. Tất cả các phần mô học đều cho thấy xương phát triển vào. Độ sâu của xương phát triển vào dao động từ 0,2 mm đến 2 mm. Sự phát triển xương trung bình của tất cả các phần là 16,8%. Ở vùng ngoại vi, tiếp xúc trụ implant – xương là nhất quán, sự phát triển của xương trung bình là 25,1%.
Mục tiêu của nghiên cứu này là đánh giá trên lâm sàng và đanh giá trên phim X quang tình trạng tích hợp xương và tiêu xương viền của cấy ghép chịu lực tức thì Trabecular Metal Dental Implants® (Zimmer Dental Inc., Carlsbad, CA, USA) 18 tháng sau khi cấy ghép ở những bệnh nhân mất răng bán phần.
VẬT LIỆU VÀ PHƯƠNG PHÁP
Nghiên cứu được thực hiện tại Khoa Đầu và Cổ của Đại học “Sapienza” của Rome, và dành cho tất cả những bệnh nhân đáp ứng các tiêu chí bao gồm và loại trừ cụ thể (Bảng 1) và có sự đồng ý bằng chữ ký, theo Tuyên Ngôn Helsinki của Hiệp hội Y khoa Thế giới.
| Bảng 1 | Tiêu chí lựa chọn bệnh nhân |
| Bao gồm | Nam hoặc nữ từ 18 tuổi trở lên |
| Lợi ích từ phục hình trên implant | |
| Thể tích xương đủ để đặt implant mà không cần ghép xương | |
| Vị trí nhổ răng đã lành thương. | |
| Độ ổn định sơ khởi > 35 Ncm để tải lực tức thì. | |
| ISQ> 70 tại vị trí đặt trụ implant. | |
| Loại trừ | Bệnh nhân nghiến răng và có thói quen cận chức năng. |
| Vị trí nhổ răng chưa lành thương. | |
| Vị trí ghép <6 tháng. | |
| Hút thuốc. | |
| Vị trí thất bại ở lần cấy ghép trước đó. | |
| Bệnh toàn thân không kiểm soát (VD: đái tháo đường không kiểm soát). | |
| Suy giảm miễn dịch. | |
| Bệnh lý răng miệng chưa được điều trị. | |
| Mang thai. | |
| Rối loạn đông máu / dùng thuốc chống đông. | |
| Sử dụng Biphosphonate. | |
| Các tình trạng khác mà điều tra viên có thể cảm thấy sẽ ngăn cản bệnh nhân trở thành ứng cử viên sáng giá cho nghiên cứu. |
Các tác giả đã chọn 87 bệnh nhân, từ 24 đến 72 tuổi (tuổi trung bình là 51), và chia ngẫu nhiên thành nhóm A (nhóm nghiên cứu) và nhóm B (nhóm đối chứng). Quy trình ngẫu nhiên bao gồm việc tung một đồng xu để xác định xem liệu người tham gia phải vào nhóm nghiên cứu hay nhóm đối chứng.
27 bệnh nhân, từ 24 đến 68 tuổi, trung bình là 49 tuổi, được ghi danh vào nhóm A, và được phục hồi bằng cách sử dụng Zimmer Trabecular Metal Dental Implants. Mỗi bệnh nhân được điều trị bằng một trụ implant. 15 implant được đặt ở hàm dưới và 11 ở hàm trên. Kích thước của các trụ implant như sau: 4,7 x 11,5 mm (1 trụ); 4,1 x 13 mm (1 trụ); 4,1 x 11,5 mm (3 trụ); 4,1 x 10 mm (9 trụ); 3,7 x 11,5 mm (5 trụ); 3,7 x 10 mm (7 trụ) (Bảng 2-3).
Bảng 2: Vị trí đặt và số lượng trụ implant Trabeculer Metal
| Hàm trên | Răng cửa bên | 3 |
| Răng nanh | 4 | |
| Răng tiền cối thứ nhất | 2 | |
| Răng tiền cối thứ hai | 0 | |
| Cối lớn thứ nhất | 1 | |
| Cối lớn thứ hai | 1 | |
| Hàm dưới | Răng cửa bên | 1 |
| Răng nanh | 4 | |
| Răng tiền cối thứ nhất | 2 | |
| Răng tiền cối thứ hai | 4 | |
| Răng cối thứ nhất | 1 | |
| Răng cối thứ hai | 3 | |
| Mật độ xương | Loại I | 2 |
|
Loại II Loại III |
12 8 |
|
| Loại IV | 4 |
Bảng 3: Kích thước và Bề mặt của implant Trabecular Metal sử dụng cho nghiên cứu
|
Chiều dài (mm) |
Đường kính (mm) ø | Implant | ||
| 3,7 mm | 4,1 mm | 4,7 mm | ||
| 10 mm | 7 | 15 | 0 | 16 |
| 11,5 mm | 5 | 5 | 1 | 9 |
| 13 mm | 0 | 3 | 0 | 1 |
| Bề mặt | Vùng cổ Implant | 0,5 mm Ti được gia công | ||
|
Thân Implant (Ti-6Al-4V) |
MTX® Vi cấu trúc |
|||
|
Thân Implant (Trabecular Metal) |
Kết cấu nano | |||
61 bệnh nhân, tuổi từ 26 đến 72 (tuổi trung bình là 54) được ghi danh vào nhóm B và được phục hồi bằng cách sử dụng Zimmer Tapered Screw-Vent Dental Implants. Mỗi bệnh nhân được điều trị bằng một trụ cấy ghép. 37 implant được đặt ở hàm dưới và 24 ở hàm trên. Kích thước của các trụ cấy ghép như sau: 4,7 x 11,5 mm (2 trụ); 4,1 x 13 mm (3 trụ); 4,1 x 11,5 mm (5 trụ); 4,1 x 10 mm (15 trụ); 3,7 x 11,5 mm (20 trụ); 3,7 x 10 mm (21 trụ) (Bảng 4-5).
Bảng 4. Các địa điểm điều trị Zimmer Tapered Screw-Vent Dental Implants.
|
Hàm trên |
Răng cửa bên |
3 |
|
Răng nanh |
4 |
|
|
Răng tiền cối thứ nhất |
3 |
|
|
Răng tiền cối thứ hai |
6 |
|
|
Cối lớn thứ nhất |
6 |
|
|
Cối lớn thứ hai |
2 |
|
|
Hàm dưới |
Răng cửa bên |
3 |
|
Răng nanh |
6 |
|
|
Răng tiền cối thứ nhất |
4 |
|
|
Răng tiền cối thứ hai |
5 |
|
|
Răng cối thứ nhất |
10 |
|
|
Răng cối thứ hai |
9 |
|
|
Mật độ xương |
Loại I |
10 |
|
Loại II |
15 |
|
|
Loại III |
8 |
|
|
Loại IV |
4 |
Bảng 5. Kích thước và bề mặt của Tapered Screw Vent Dental Implants.
|
Chiều dài (mm) |
Đường kính (mm) ø |
Implant |
||
|
3,7 mm |
4,1 mm |
4,7 mm |
||
|
10 mm |
21 |
9 |
0 |
30 |
|
11,5 mm |
20 |
3 |
2 |
25 |
|
13 mm |
0 |
1 |
0 |
1 |
|
Bề mặt |
Vùng cổ Implant |
0,5 mm Ti được gia công |
||
|
Thân Implant (Ti-6Al-4V) |
MTX® Vi cấu trúc |
|||
Một giờ trước khi phẫu thuật, bệnh nhân được dùng kháng sinh dự phòng đường uống, amoxicillin (2 g) hoặc clindamycin (600 mg). Tất cả các trụ implant được đặt vào sau khi gây tê cục bộ, rạch và lật vạt. Lực đặt implant, được đo bằng newton-cm (N/cm) và giá trị phân tích tần số cộng hưởng (RFA), được đo bằng giá trị thương số ổn định của implant (ISQ) được ghi lại tại vị trí cấy ghép.
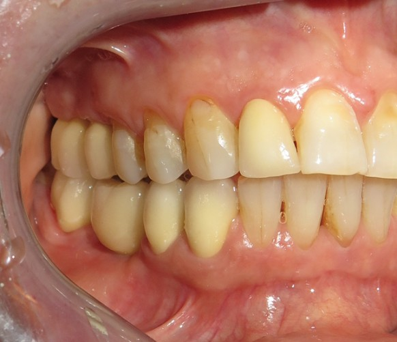
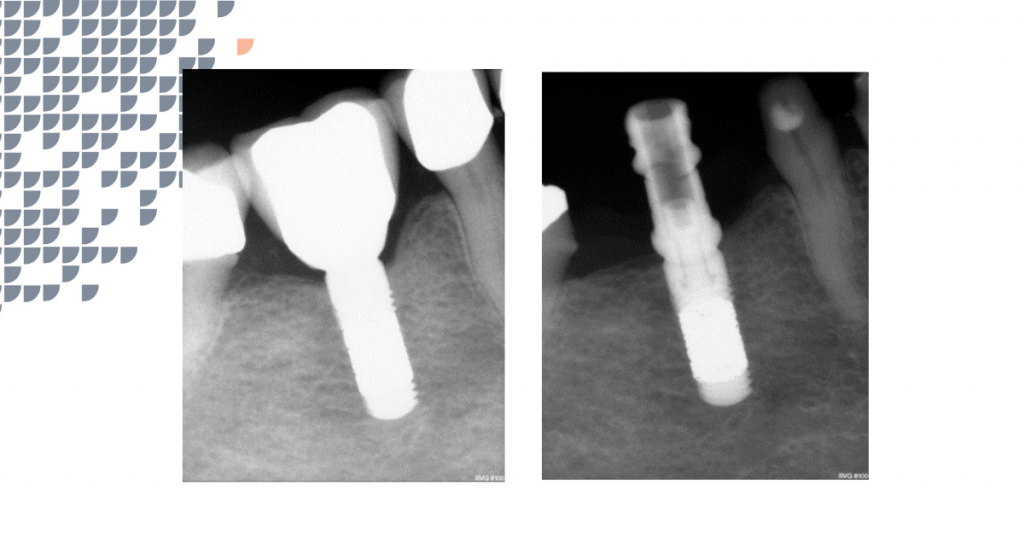
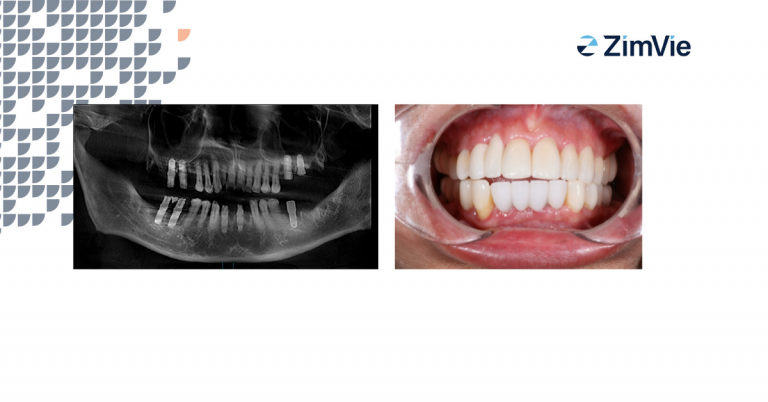
Trong vòng 48 giờ sau khi đặt trụ cấy ghép, chân răng đã được gắn chặt vào trụ cầu bằng xi măng gắn tạm thời (Hình 1). Khớp cắn của phục hình được điều chỉnh để mão răng không tiếp xúc với răng đối diện trong cả các vận động hàm. Mão tạm thời được giữ nguyên trong khoảng 7 đến 14 ngày để hướng dẫn mô mềm lành lại. Sau đó, nếu implant có vẻ ổn định về mặt lâm sàng, phục hình sứ kim loại sẽ được gắn vào trụ phục hình cuối cùng và phục hình chạm khớp cắn (Hình 2). Tái khám theo dõi được thực hiện vào các thời điểm 1, 3, 6, 12 và 18 tháng, để theo dõi lâm sàng và dự phòng vệ sinh hàng năm.
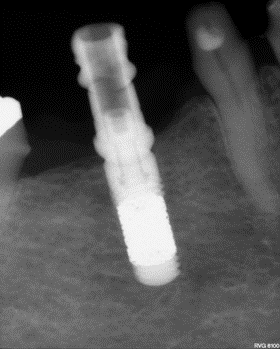
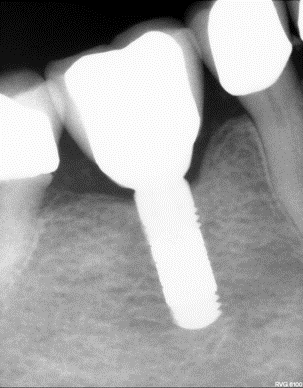
KẾT QUẢ VÀ KẾT LUẬN
Tổng số trụ implant được đặt là 87; một trụ implant Tapered Screw-Vent (Nhóm B) đã bị rụng trước khi tích hợp xương và không được đưa vào phân tích thống kê, trong khi không có trụ implant nào bị rụng trong Nhóm A (TM). Tình trạng tiêu xương viền được đo trên phim X quang quanh chóp [35] sau 12 và 18 tháng. Dữ liệu được phân tích bằng thống kê mô tả và phép thử T.
Giá trị trung bình của sự tiêu xương viền sau một năm là 0,44 + 0,40 mm đối với cấy ghép TM (Nhóm A) và 0,95 ± 0,62 mm đối với cấy ghép Tapered Screw-Vent (Nhóm B) (p <0,003). Tiêu xương viền trung bình sau 18 tháng là 0,46 ± 0,42 mm đối với nhóm A và 0,97 ± 0,65 mm đối với nhóm B (p <0,003) (Bảng 6). Do đó, dữ liệu được chứng minh là có ý nghĩa thống kê. Do đó, có thể suy ra rằng khi cấy ghép chịu tải lực tức thì, sự tiêu xương viền trung bình xung quanh trụ implant TM thấp hơn so với trụ Tapered Screw-Vent.
Bảng 6. Tiêu xương viền ở nhóm A và nhóm B.
Zimmer Trabecular Metal Dental Implants® (Nhóm A) | Zimmer Tapered Screw-Vent Dental Implants® (Nhóm B) | |
Tiêu xương viền sau 12 tháng | 0,44 ± 0,40 mm | 0,95 ± 0,62 mm |
Tiêu xương viền sau 18 tháng | 0,46 ± 0,42 mm | 0,97 ± 0,65mm |
Những phát hiện này phù hợp với các nghiên cứu trước đấy về Zimmer Trabecular Metal Dental Implants® và Zimmer Tapered Screw-Vent Dental Implants® [36]. Các tiêu chí để cấy ghép thành công bao gồm những điều sau đây:
(a) không gây đau dai dẳng;
(b) không có nhiễm trùng quanh trụ cấy ghép;
(c) không lung lay;
(d) không thấu quang quanh trụ cấy ghép;
(e) tiêu xương quanh implant ít hơn 1,5mm ở năm đầu tiên thực hiện chức năng và ít hơn 0,2mm trong những năm tiếp theo [37].
Ngoại trừ trụ cấy ghép không tích hợp, tất cả trụ cấy ghép đáp ứng những đặc điểm này, không có sự khác biệt giữa nhóm nghiên cứu và nhóm đối chứng.
Tích hợp xương – implant theo phương pháp truyền thống được đặt theo quy trình 2 giai đoạn: cấy ghép và để lành trong khoảng thời gian 3-4 tháng đối với hàm dưới và 6-8 tháng đối với hàm trên. Tải lực sớm trên trụ cấy ghép có thể làm tăng tỷ lệ thất bại [38]. Nghiên cứu này dựa trên giả định rằng các chuyển động vi mô của implant, do các lực lượng chức năng tác động trong quá trình lành vết thương, có thể gây ra sự hình thành mô sợi xung quanh implant, chứ không phải là xương, dẫn đến thất bại lâm sàng [39]. Cấy ghép implant sớm hoặc ngay lập tức hiện nay là một thủ thuật phổ biến, đặc biệt là ở những răng cửa hàm dưới có chất lượng xương tốt [40]. Một đánh giá có hệ thống của Cochrane về các ca lâm sàng ngẫu nhiên có đối chứng thử nghiệm, đánh giá thời gian chịu lực của implant, gợi ý rằng các implant chịu lực tức thì, trong một số trường hợp có thể có hiệu quả như những implant được đặt sau một thời gian lành thương thông thường [41].
Một số thông số, chẳng hạn như bề mặt và thiết kế của implant, đường kính và chiều dài implant, chất lượng xương và quy trình phẫu thuật, ảnh hưởng đến độ ổn định sơ khởi của implant nha khoa [42-45]. Quyết định tải tức thì trên implant hay không phần lớn dựa vào độ ổn định sơ khởi của nó. Kỹ thuật phân tích tần số cộng hưởng là một phương tiện khả thi để đánh giá chính xác độ ổn định của implant [46]. Hơn nữa, khả năng lặp lại các phép đo theo thời gian làm cho nó có thể ngăn chặn bất kỳ thay đổi nào về độ ổn định của implant trong quá trình tải lực. Do đó, implant mất ổn định do quá tải có thể được phát hiện trước khi xảy ra hỏng hóc.
Khả năng tải lực tức thì là một ưu điểm lớn đói với bệnh nhân, vì thời gian điều trị có thể giảm đáng kể và kết quả thẩm mỹ có thể đạt được ngay sau đó.
Một implant được xem là thành công khi tiêu xương viền dưới 1,5 mm trong năm đầu tiên sau khi cấy ghép và ít hơn 0,2 mm/năm trong những năm tiếp theo [37]. Việc duy trì xương xung quanh trụ cấy ghép là yếu tố quan trọng nhất trong việc xác định sự thành công lâu dài của cấy ghép, và sự mất xương tiến triển làm giảm đáng kể cơ hội của sự tồn tại của cấy ghép răng[47]. Cần đề cập đến các nguyên nhân có thể dẫn đến tiêu xương viền do chấn thương lúc phẫu thuật, lực nhai không hợp lý, sự xâm nhập của vi khuẩn vào khoảng trống trụ implant và thiết kế implant không phù hợp [48]. Tất cả những yếu tố này nên được xem xét khi lập kế hoạch phục hồi implant.
Cấy ghép Zimmer TM có các thành khá song song ở khu vực trung tâm của chúng, bởi vì hình dạng hình nón sẽ không cho phép kết hợp thân tantali vào trụ cấy ghép. Điều này có thể được coi là một bất lợi nghiêm trọng, vì khi cấy ghép hình chóp nhọn được đưa vào một trụ xương thẳng, chưa được chuẩn bị kỹ lưỡng, xương sẽ bị nén lại, do đó cải thiện độ ổn định ban đầu; điều này rõ ràng không thể xảy ra với cấy ghép hình trụ. Đây có thể là một hạn chế, đặc biệt là trong việc phục hồi chức năng của hàm trên, nơi có mật độ xương thấp hơn [49]. Tuy nhiên, trong nghiên cứu của chúng tôi, thân tantali đã được tìm thấy để cung cấp cho trụ cấy ghép một độ ổn định chính và phụ tối ưu.
KẾT LUẬN
Chịu lực tức thì là một quy trình an toàn và hiệu quả khi được đo lường về thời gian tồn tại của implant. Nó làm giảm thời gian điều trị và sự khó chịu của bệnh nhân, đồng thời đảm bảo khả năng tiên lượng cao và kết quả thẩm mỹ tốt. Trong giới hạn của nghiên cứu này, có thể khẳng định rằng cấy ghép Zimmer TM tức thì mang lại kết quả thành công và giảm thiểu tiêu xương.